胃がんについて
(原稿作成日:2024年6月18日)
1.はじめに
胃がん治療は進歩しています。
当院ではその進歩に合わせ、質の高い胃がん治療を提供しています。
わが国での胃がんを原因とする死亡は、がん全体のうち男性では第3位(12%)、女性では第5位(9%)を占めています1) 。
過去において、胃がんはがん死亡原因の1位を占めていましたが、
①胃がん検診の普及・発達による早期発見・治療
②生活習慣の変化,除菌療法によるヘリコバクターピロリ菌の減少
③胃がん治療の発達
こうした様々な努力により、胃がんによる死亡は着実に減少しています。
しかし未だに胃がんが、がん死亡の大きな部分を占める疾患であることに違いはありません。
また、過去と比較して胃がんの内容や治療にも大きな変化が生じています。
当院ではこうした変化に対応し、質の高い胃がん治療を提供しています。
参考リンク

2.胃がんの変化
胃がんの高齢化
ご高齢の方の胃がんが増えています。
しかし、年齢だけを理由に治療を諦める必要はありません。
前述の通り胃がんの罹患率は低下していますが、やはり若いころにピロリ菌に感染した方などは、お年を召してから胃がんを生じる可能性が高くなります。そのため、胃がん患者さんの内に、ご高齢の方の占める割合が増しています。日本社会の高齢化ともあいまって、胃がん治療において、ご高齢の方への治療をどうするか、というのは重要な課題です。
確かに、若い方に比べてご高齢の方は体力や臓器の機能が低下しているため、治療の負担や危険性は高くなります。しかし、ご高齢の方に対する胃がん手術の効果は若い方に劣らない、という報告2)もあり、ご高齢だからといって必ずしも治療をあきらめる必要はありません。
時に、手術や抗がん剤などなど苦しい思いをして長生きするぐらいなら、自然に最期を迎えたい、という方もいらっしゃいます。そうした場合でも、がんの悪化による出血や腸閉塞・腹膜炎など、がんによる様々なつらい症状を予防・改善する治療を行うことが可能です。
上部胃がん・食道胃接合部がんの増加
専門的な治療が必要な種類の胃がんが増えています。
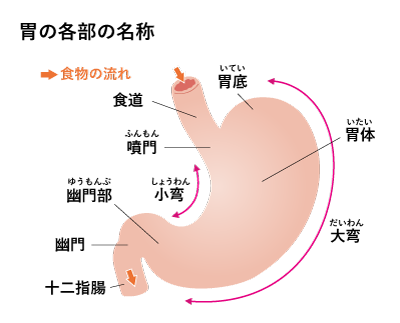
過去、ピロリ菌感染による胃がんが大多数だった頃は、胃がんの多くは幽門側(胃の出口側)に発生していました。しかし、近年では、噴門側(胃の入り口側)や食道胃接合部(食道と胃の境界部)に発生するがんが増加しています3)。
胃の噴門側を切除する場合、単純に胃と食道を繋ぎ合わせると消化液の激しい逆流を生じるため、逆流防止弁を作成するなど、複雑な手術が必要になります。また、がんが食道の方に進んでいた場合、腹部だけでなく胸部での手術にも対応する必要があります。
こうしたことから、過去に比べて胃がん手術に求められる技術は高度化・専門化しています。
3.胃がん治療の発達
内視鏡的粘膜下層剥離術(ESD)
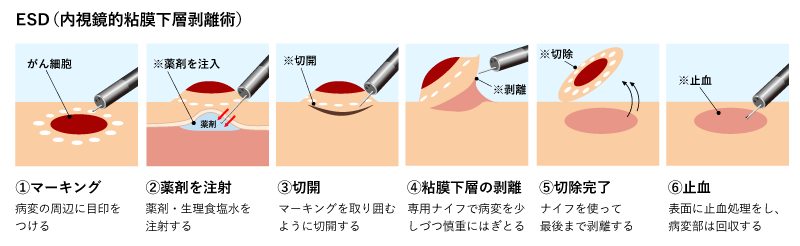
ごく早期の胃がんは、胃カメラを用いて治療できます。
胃がんを直しきるには基本的にがんを切除しきる必要があります。そのため、過去には早期胃がんすべてに外科手術が行われていました。しかし現在ではESDという治療が開発されており、ごく早期の胃がんについては手術をせずに上部消化管内視鏡(いわゆる胃カメラ)での操作のみでがんを切除することが可能となっています。
当院でも経験豊富な消化器内視鏡専門医が、積極的なESD治療を行っています。
腹腔鏡手術
腹腔鏡手術で、手術の負担を軽くできます。
腹腔鏡の胃切除術は、熟練した外科医が行うのが良いようです。
腹腔鏡手術とは、体に小さな穴をあけ、そこからカメラと鉗子(細いマジックハンドのような道具)を入れて手術を行う方法です。昔ながらの大きくお腹を切る開腹手術に比べ、傷が小さくなるため手術後の痛みが小さく、体力の回復が早いというメリットがあります。
開始当初、腹腔鏡手術は特殊な治療でしたが、現在では技術が広まり、全国的に胃切除手術の約半数は腹腔鏡を用いて行われています4)。近年では、熟練した外科医(内視鏡外科技術認定医)によって行われた場合、進行胃がんに対しても腹腔鏡で開腹に劣らない手術が可能であることが証明されました5)。
しかし一方で、実際の全国統計では開腹手術に比べ腹腔鏡手術は合併症が多いことも示されています6, 7)。この臨床試験と実臨床の差は、術者の技量によると思われ、腹腔鏡による胃切除は技術認定医の下で行われることが望ましいと考えられます。
周術期化学療法
手術と抗がん剤の組み合わせで、治療しやすくなっています。
日本は、胃がん手術で欧米に比べ広い範囲のリンパ節を切除する方法を開発し、それにより欧米より遥かに良好な手術成績を示していました。その歴史から、切除範囲を更に広げた様々な拡大手術が試みられましたが、その結果は芳しいものではありませんでした。
こうして手術単体による治療の限界が明らかとなった結果、抗がん剤(化学療法)と手術を組み合わせた治療が開発されるようになりました。
現在、進行胃がんの手術後に化学療法を投与することで再発の可能性が低くなることが分かっています8, 9)。また、手術後だけでなく手術前に化学療法を行い、胃がんを小さくしてから手術を行う術前化学療法も、今まさに様々な種類が開発されています10)。
分子標的治療薬
胃がんの新しい治療薬が次々と開発されています。
これまでの化学療法薬は、がん細胞を殺すものの正常の細胞も殺してしまう殺細胞性の薬剤が主流で、治療の選択肢は限られていました。しかし近年、がん細胞の表面上の分子に結合する抗体、分子標的治療薬が出現しました。
分子標的治療薬は比較的体への負担が軽く、従来の化学療法に組み合わせることが可能です。血管新生に関与する抗VEGF抗体、細胞増殖に関与する抗HER2抗体の他、免疫に作用する抗PD-L1抗体、細胞の接着機構に作用する抗CLDN18抗体など、様々な新しい分子標的治療薬で、胃がんに対する有効性が示されています。
このため、治療の選択肢は広がり、胃がんの治療成績は向上しています。
4.当院の取り組み
胃癌学会認定施設
当院は胃癌学会の認定を受けた施設です。
前述の通り、胃がんの治療は高度化・専門化が進んでおり、そのため胃がん治療を行う力のある施設が集約化してきています。患者さんが、高度で専門的な胃がん治療を受けることができる施設を選べるよう、日本胃癌学会が2023年より開始したのが、施設認定制度です。
胃癌学会施設に認定されるためには、
- 緊急手術や緊急内視鏡が可能なこと
- 各領域(消化器外科・消化器内科・病理医等)の専門医が在籍していること
- 十分な手術件数・内視鏡治療件数・化学療法(抗がん剤治療)の件数があること
等、様々な要件を満たす必要があります。
当院は初年度から認定されており、これは岡山市内では5施設のみとなります(2024年8月現在)。当院の胃がん治療の質が学会からも担保されていることを示しています。

腹腔鏡手術
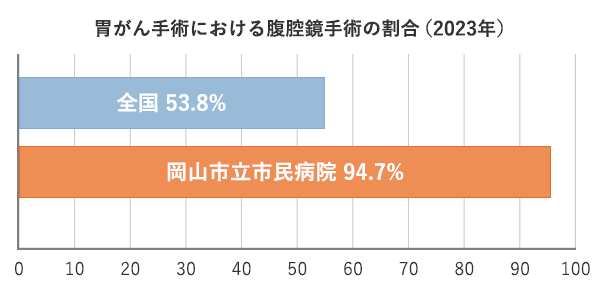
当院ではほとんどの胃切除術を腹腔鏡で行っています。
資格を有する熟練した外科医の下、安全で質の高い手術を行っています。
全国での胃手術(幽門側胃切除)での腹腔鏡手術の割合は53.8%と報告されていますが4)、当院の胃がん手術における腹腔鏡手術の割合は94.7%(2023年)で、ほとんどの胃切除を腹腔鏡下で行っています。
また、緊急手術等特殊な場合を除き、当院の腹腔鏡下胃切除術は内視鏡外科技術認定医の下で行われており、腹腔鏡手術の質と安全は担保されています。
参考リンク
上部胃がん・食道胃接合部がんへの対応
食道に及ぶがんに対する手術など、複雑な手術にも対応しています。
前述の通り、胃がんには上部胃がん・食道胃接合部がんが増加傾向で、そのため胃がんの治療にあたって、複雑な再建方法や胸部での手術を行う必要がある場合も増えています。当院では腹腔鏡下の逆流防止弁作成手術(観音開き再建)や胸腔鏡下の食道手術も行っており、高度化する胃がん手術に対応しています。

周術期管理
胃切除のダメージを最小限にするため、手術前後にも様々な取り組みをしています。
手術前の歯科受診による口腔管理11)、術前後のリハビリテーション12)、痛みが悪化する前の定期的な鎮痛剤の投与13)、アミノ酸を含んだ点滴の投与14)、自分で消化せずともそのまま吸収される栄養剤(成分栄養剤)の投与15)等、研究で有効性が証明された治療を積極的に導入し、胃がん手術からの回復をサポートしています。
これらのサポートは、外科のみならず「低侵襲手術センター」によって行われ、医師・看護師だけでなく、薬剤師・管理栄養士・理学療法士・作業療法士・言語聴覚士・歯科衛生士・医療ソーシャルワーカーなど、多職種のスタッフが連携し、入院前から退院後まで、患者さんの身体的・心理的・経済的な負担を減らす取り組みを行っています。
参考リンク
ガイドラインを一歩進めた治療
ガイドラインを踏まえた上で、それを一歩進め、
患者さんそれぞれに合わせた治療を心がけています。
通常、胃がんの治療は胃がん治療ガイドライン16)に準じて行われます。ガイドラインに沿っていれば大きな間違いはなく、現在の医療水準に合わせた標準的治療が受けられると考えて良いと思われます。しかし前述の通り胃がんの治療は日進月歩であり、ガイドラインの改訂が間に合わないため、適宜学会よりガイドライン速報が届けられます。当院ではそうした最新の治療のアップデートにいち早く対応しています。
また、ガイドラインはあくまで目安に過ぎず、絶対のルールではありません。それぞれのがんの部位や性質、また患者さん個々人の持病や体力・ご希望や社会的なご都合など、治療方針の決定のためには様々な要因を考慮する必要があります。当院の胃がん診療では、ガイドラインを単になぞるのではなく、胃がん診療の経験豊富な医師がガイドラインの根拠を踏まえた上で、患者さんそれぞれに合わせた治療を行うよう努めています。

参考文献
1) がんの統計2024:公益財団法人 がん研究振興財団
2) Andre R D, et al. Gastrectomy for elderly gastric cancer patients: A propensity score-matching analysis. J Surg Oncol. 2022; 126(1): 108-115.
3) Kusano C, et al. Changing trends in the proportion of adenocarcinoma of the esophagogastric junction in a large tertiary referral center in Japan. J Gastroenterol Hepatol. 2008; 23(11): 1662–1665.
4) Kajiwara Y, et al. Annual report on National Clinical Database 2020 for gastroenterological surgery in Japan. Ann Gastroenterol Surg. 2023; 7(3): 367-406.
5) Etoh T, et al. Five-Year Survival Outcomes of Laparoscopy-Assisted vs Open Distal Gastrectomy for Advanced Gastric Cancer: The JLSSG0901 Randomized Clinical Trial. JAMA Surg. 2023; 158(5): 445-454.
6) Hiki N, et al. Higher incidence of pancreatic fistula in laparoscopic gastrectomy. Real-world evidence from a nationwide prospective cohort study. Gastric Cancer. 2018; 21(1): 162-170.
7) Kodera Y, et al. Introducing laparoscopic total gastrectomy for gastric cancer in general practice: a retrospective cohort study based on a nationwide registry database in Japan. Gastric Cancer. 2019; 22(1): 202-213.
8) Sakuramoto S. et al. Adjuvant chemotherapy for gastric cancer with S-1, an oral fluoropyrimidine. N Engl J Med. 2007; 357(18): 1810-1820.
9) Yoshida K, et al. Addition of Docetaxel to Oral Fluoropyrimidine Improves Efficacy in Patients with Stage III Gastric Cancer: Interim Analysis of JACCRO GC-07, a Randomized Controlled Trial. J Clin Oncol. 2019; 37(15): 1296-1304.
10) Tokunaga M et al. Neoadjuvant chemotherapy for locally advanced gastric cancer in Japan: Consensus meeting at the 77th general meeting of the Japanese Society of Gastroenterological Surgery. Ann Gastroenterol Surg. 2023; 7(6): 856-862.
11) Ishimaru M., et al. Preoperative oral care by a dentist and postoperative complications after major cancer surgery. Br J Sung. ;2018; 105(12): 1688-1696.
12) Houborg KB, Jensen MB, Rasmussen P, et al. Postoperative physical training following colorectal surgery: a randomised, placebo-controlled study. Scand J Surg. 2006; 95(1): 17-22.
13) Ohkura Y, et al. Effectiveness of postoperative intravenous acetaminophen (Acelio) after gastrectomy: A propensity score-matched analysis. Medicine (Baltimore). 2016; 95(44): e5352,
14) Sakuraya M, et al. Early administration of postoperative BCAA-enriched PPN may improve lean body mass loss in gastric cancer patients undergoing gastrectomy. Langenbecks Arch Surg. 2023; 408(1): 336.
15) Imamura H, et al. Effects of an Oral Elemental Nutritional Supplement on Post-gastrectomy Body Weight Loss in Gastric Cancer Patients: A Randomized Controlled Clinical Trial. Ann Surg Oncol. 2016; 23(9): 2928-2935.
16) Japanese Gastric Cancer Association. Japanese gastric cancer treatment guidelines 2018 (5th edition). Gastric Cancer. 2021; 24(1): 1-21.


